System opieki nad niesamodzielnymi seniorami – dyskusja redakcyjna
Redakcja kwartalnika „Studia z Polityki Publicznej ” przeprowadziła 12.03.2025 seminarium pt. Wyzwania w systemie opieki długoterminowej, w ramach działań wokół naboru tekstów do numeru tematycznego.
Przedsięwzięcie zrealizowano wspólnie z partnerami naboru: prof. Katarzyną Szczerbińską, kierownikiem Pracowni Badań nad Starzejącym się Społeczeństwem na Wydziale Lekarskim Uniwersytetu Jagiellońskiego, prof. Iwoną Kowalską-Bobko, dyrektor Instytutu Zdrowia Publicznego, Uniwersytetu Jagiellońskiego, dr hab. Rafałem Iwańskim, Uniwersytet Szczeciński, wiceprezes Polskiego Towarzystwa Gerontologicznego, dr Łukaszem Jurkiem, z Katedry Socjologii i Polityki Społecznej, Uniwersytetu Ekonomicznego we Wrocławiu. Dr Klaudia Wolniewicz-Słomka moderowała dyskusje.
W trakcie zaplanowanych wystąpień i dyskusji podejmowano szereg zagadnień, jak finasowanie systemu opiekuńczego, rosnące potrzeby opiekuńcze, malejąca dostępność do usług opiekuńczych w miejscu zamieszkania i spadek liczby godzin wsparcia przypadających na osobę, jakość usług, niedobór kadr, trudności rekrutacyjne i potrzeby szkoleniowe pracowników sektora, obciążenie opiekunów nieformalnych, zwłaszcza kobiet-opiekunek, oraz niedostatek wsparcia dla rodzin, spór o sens i granice deinstytucjonalizacji, potrzeba rozwoju opieki środowiskowej i stacjonarnej, problem rozproszenia systemu między ochronę zdrowia i pomoc społeczną, niedoskonałość danych krajowych i międzynarodowych oraz nieuwzględnianie pełnych kosztów systemu.
Jakość usług
Paneliści i dyskutanci często podnosili zagadnienie jakości usług opiekuńczych, w tym kwestię wytwarzania informacji o jakości na bazie wskaźników jakości. Analizowali problemy z wdrażaniem kryteriów jakości w placówkach w fazie kontraktowania usług. K. Szczerbińska opisała proces w krajach Zachodu, w wyniku którego tamtejsze placówki opiekuńcze zostały prawnie zobowiązane do gromadzenia i upubliczniania informacji, które obrazują jakość opieki. Była to zwykle oddolna presja społeczna.
Zdaniem prelegentki nowoczesne technologie umożliwiają zbieranie danych o stanie pacjentów w czasie rzeczywistym, a ich analiza może jednocześnie służyć planowaniu opieki, kategoriom kosztowym i wskaźnikom jakości – jak dzieje się to w Finlandii, gdzie dane przekazywane są co pół roku do samorządu w celu benchmarkingu, w tym oceny kosztów.
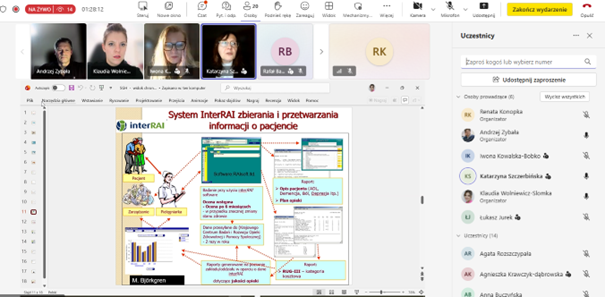
Prelegentka omówiła trzy zagraniczne systemy ewaluacji jakości opieki, które mogą stanowić punkt odniesienia dla Polski. Wymieniła system NICE (National Institute for Clinical Excellence) z Wielkiej Brytanii, gdzie – poza zestawami wskaźników do pomiaru jakości – zwraca się uwagę na przeciwdziałanie zjawisku upadków, ponieważ ma duże znaczenie dla oceny klinicznej pensjonariuszy. Z kolei system interRAI (https://interrai.org/) – szeroko stosowany m.in. w Finlandii, Belgii i Kanadzie – to zintegrowane narzędzie oceny stanu pacjenta wypełniane przez pielęgniarki lub opiekunki. Z kolei we Francji praktykowany jest system ewaluacji (fr. Évaluation externe, EVA), który służy do oceny jakości usług opiekuńczych, opieki medycznej oraz jakości życia mieszkańców domów opieki (EHPAD, tj. Établissement d’hébergement pour personnes âgées dépendantes). Umożliwia m.in. ocenę warunków pobytu pod kątem czy zapewniają one pacjentom godność i autonomię, w tym możliwość decydowania o sobie, poszanowanie prywatności, możliwość zachowania relacji z rodziną i środowiskiem zewnętrznym.
K. Szczerbińska zwróciła uwagę na kwestię skorelowania dwóch elementów, czyli ewentualnego wprowadzenia nowych ciężarów finansowych w celu zapewnienia lepszej opieki z wprowadzeniem wymogów wobec placówek dotyczących dokumentowania jakości ich usług. Otóż wprowadzenie dodatkowych opłat za opiekę, czy nowych źródeł jej finansowania, np. z ubezpieczeń (ubezpieczenie pielęgnacyjne), powinno być poprzedzone wprowadzeniem standaryzacji jakości, w tym obowiązkiem oceny jakości w placówkach. Także NFZ powinien kontraktować usługi opiekuńcze tylko u tych świadczeniodawców, którzy spełniają określone kryteriów jakości. Jeśli tak się nie stanie, wprowadzenie nowych opłat spotka się z uzasadnionym oporem społecznym. Obecnie obowiązujące w Polsce regulacje wymagają od placówek tylko spełnienia wymogów dotyczących ich struktury i organizacji związanych np. z przygotowaniem lokali i personelu. Natomiast nie są zobowiązane do dokumentowania stopnia realizacji standardów klinicznych (np. czyli stopnia osiągnięcia określonego poziomu wskaźników [wskaźniki nie zostały ustalone dla całej polityki wobec opieki długoterminowej]) oraz efektów klinicznych (np. skali zakażeń, odleżyn, upadków w trakcie pobytu).
x
R. Bakalarczyk przypomniał, że ubiegłoroczny projekt ustawy o opiece długoterminowej niestety nie zakłada wprowadzenia kryteriów jakości jako wymaganych do spełnienia dla placówek opiekuńczych. Zaznaczył, że być może jest to prognostyk wskazujący, że sprawa jakości usług nie jest poważnie brana pod uwagę jako główny element agendy rządzących w reformowaniu systemu opieki długoterminowej. A. Zybała zaznaczył, że opieka długoterminowa stała się areną oddziaływania różnych grup interesów. Wydaje się, że obecnie silnie reprezentowane są interesy właścicieli i menedżerów placówek, natomiast brakuje rzeczników pacjentów i opiekunów. Ma to wpływ na decyzje rządzących odnośnie do wprowadzenia wymogów zapewniania jakości w placówkach.
Rafał Barański podkreślił, że domy pomocy społecznej są placówkami objętymi stosunkowo dobrze ugruntowanymi standardami, podczas gdy polityka deinstytucjonalizacji ogranicza ich rozwój, a jednocześnie sprzyja wzrostowi prywatnego rynku opieki, który pozostaje słabiej wystandaryzowany. W jego ocenie rodzi to ryzyko rozwoju sektora niestandaryzowanego w odpowiedzi na realny popyt, którego sektor publiczny nie jest w stanie zaspokoić. Akcentował potrzebę pełniejszej refleksji nad rolą standardów jako minimalnego zabezpieczenia jakości.
Kontraktowanie usług
Osobnym zagadnieniem było kontraktowanie usług. K. Szczerbińska postulowała wprowadzenie przynajmniej trzech grup pacjentów w oparciu o kosztochłonność opieki nad nimi na wzór jednorodnych grup pacjentów w szpitalach. Pozwoliłoby to sprawiedliwiej wynagradzać placówki za opiekę nad osobami najciężej chorymi i eliminowałoby zachęty do odrzucania tzw. „trudnych przypadków”.
Finansowanie
I. Kowalska-Bobko, podkreśliła problem niskich nakładów na opiekę. Polska wydaje na opiekę długoterminową zaledwie 141 euro na osobę rocznie, przy średniej unijnej wynoszącej 697 euro. Merytorycznie rzecz biorąc konieczne jest wprowadzenie składki na ubezpieczenie pielęgnacyjne, ale istnieją znaczne bariery po stronie polityków / decydentów. Tymczasem w Niemczech ubezpieczenie pielęgnacyjne wprowadzono już w 1986 roku (dziś wynosi 3,6% płacy, a stawka jest powiązana z liczbą posiadanych dzieci), oraz w Japonii, gdzie opłacają je pracownicy od 40. roku życia. Prelegentka zaapelowała o pilne uchwalenie ustawy o opiece długoterminowej, wskazując na konieczność prawnego zdefiniowania pojęć opieki długoterminowej, opieki nieformalnej i opiekuna nieformalnego.
K. Szczerbińska postulowała wydzielenie z obecnej składki zdrowotnej (9%) osobnego budżetu na opiekę długoterminową, zamiast wprowadzania nowej, odrębnej składki pielęgnacyjnej. Uzasadniała to tym, że szpitale zawsze „zjadają” wszystkie dostępne środki. W przypadku pomocy społecznej, otrzymała ona własny, oddzielony budżet po reformie z 1990 roku, i wówczas zaczęła faktycznie dysponować środkami na modernizację placówek.
Przeciwna temu postulatowi była I. Kowalska-Bobko. Powołała się na liczby: rok 2024 zakończył się z deficytem NFZ na poziomie 12,5 mld zł, a prognozy na 2025 rok mówią o braku nawet 40 mld zł na finansowanie świadczeń. W tej sytuacji wydzielenie części składki zdrowotnej na opiekę długoterminową jest jej zdaniem niemożliwe – konieczna jest nowa, dedykowana składka pielęgnacyjna jako odrębne źródło finansowania.
x
Zdaniem I. Kowalskiej-Bobko, na stan finansów w opiece wpływ ma również jej silny podział na sektor pomocy społecznej i sektor zdrowia. Doszło do nadmiernego obciążenia szpitali i oddziałów geriatrycznych przez pacjentów, którzy nie wymagają intensywnej interwencji medycznej, lecz jedynie opieki pielęgnacyjnej lub wsparcia w codziennym funkcjonowaniu. Łóżko geriatryczne kosztuje wielokrotnie więcej niż miejsce w DPS lub ZOL, tymczasem jest zajmowane przez osoby, które z medycznego punktu widzenia powinny przebywać w placówce opiekuńczej. Marnowane są w ten sposób deficytowe zasoby, które są niezbędne dla pacjentów wymagających faktycznej interwencji szpitalnej.
Ł. Jurek wskazał również na problem tzw. „optymalizacji socjalnej”, co oznacza, że część beneficjentów podejmuje próby minimalizacji własnego udziału w kosztach opieki przy maksymalnym wykorzystaniu środków publicznych. Dodatkowo koszty w systemie powiększa niedopasowanie form opieki do wielu beneficjentów. Otóż obecnie miejsce pobytu części osób niesamodzielnych nie jest determinowane ich faktycznymi potrzebami, lecz przesłankami natury finansowej – przede wszystkim tym, kto i ile będzie płacić. Dochodzi do swoistej gry interesów na styku sektorów: pracownicy pomocy społecznej mogą być zmotywowani do kierowania podopiecznych do sektora medycznego (sfinansowanego z NFZ), by chronić budżet gminy, albo czasami odwrotnie – do zatrzymywania podopiecznych w DPS, by utrzymać pożądany stan obłożenia miejsc w placówkach.
Dodatkowe źródła finansowania
Dwóch panelistów wskazało na potrzebę wprowadzenia dodatkowych źródeł finansowania, w tym w postaci rozwiązania finansowego zakładającego, że pacjenci/pensjonariusze płacą za opiekę z posiadanego przez nich majątku (czyli nie tylko z dochodu). A. Zybała wskazał, że to jest rozwiązanie stosowane powszechnie, zwłaszcza w państwach anglosaskich. W przypadku Polski akceptacja takiego rozwiązania byłaby obecnie z pewnością trudna do wyobrażenia z uwagi na głęboko zakorzenioną tradycję, że to dzieci dziedziczą majątek rodziców. K. Szczerbińska wskazała, że to rozwiązanie kłóci się z poczuciem sprawiedliwości społecznej, ponieważ korzystaliby z niego w nieproporcjonalnym stopniu Ci, którzy nie starali się w trakcie życia dopracować się majątku. W ich wypadku koszty opieki musiałby pokrywać lokalny samorząd, czyli wszyscy podatnicy.
R. Bakalarczyk podkreślił, że warto w większym stopniu analizować miejsce prywatnych ubezpieczeń w systemie opieki długoterminowej, ponieważ środowiska związane z rynkiem ubezpieczeniowym wykazują rosnące zainteresowanie tym obszarem.
Opieka środowiskowa
R. Iwański skupił się na usługach opiekuńczych świadczonych w miejscu zamieszkania. Wskazał, że obecna polityka państwa silnie eksponuje rolę opieki środowiskowej i wsparcia rodzin, ale często odbywa się to w oderwaniu od realnych zasobów kadrowych i finansowych. Opieka środowiskowa nie jest rozbudowywana adekwatnie do potrzeb z powodu m.in. rosnących kosztów realizacji usług w miejscu zamieszkania, czy braku systemowej polityki kadrowej.
Na podstawie danych z lat 2014–2024 pokazywał, że wprawdzie rosła liczba godzin udostępnionych seniorom usług opiekuńczych, ale w przeliczeniu na jedną osobę (w ujęciu średnio miesięcznym) ta liczba malała z powodu znacznego przyrostu osób starszych. Postulował wpisanie do ustawy standardów dotyczących minimalnej podaży określonych typów usług w przeliczeniu na tysiąc mieszkańców (odrębnie dla określonych grup wiekowych).
Szczególnie niepokojący, jego zdaniem, jest brak adekwatnego rozwoju usług specjalistycznych, w tym dla osób z zaburzeniami psychicznymi. W wielu powiatach w ogóle nie są świadczone. Jednocześnie wskazał również na znaczenie opieki stacjonarnej uznając, że jest ona marginalizowana w systemie opiekuńczym.
Przypomniał, że niektóre gminy wprowadzają tzw. usługi sąsiedzkie. Ale ich skala nie jest duża i ten typ usług na pewno nie rozwiąże problemu niskiej podaży usług.
Deinstytucjonalizacja
K. Szczerbińska zakwestionowała bezrefleksyjne posługiwanie się pojęciem deinstytucjonalizacji. W jej ocenie termin ten bywa przenoszony z państw Europy Zachodniej, które mają znacznie lepiej rozwiniętą infrastrukturę opiekuńczą, i dlatego w polskich warunkach może prowadzić do błędnych wniosków. Podkreślała potrzebę równoległego wzmacniania opieki środowiskowej, wsparcia dla opiekunów rodzinnych i rozwoju placówek stacjonarnych, w tym opieki wytchnieniowej.
Łukasz Jurek zwracał uwagę, że dominujący dyskurs deinstytucjonalizacji nie powinien przesłaniać faktu, iż opieka stacjonarna była, jest i będzie potrzebna. Analizował konsekwencje historycznego rozdzielenia ochrony zdrowia i pomocy społecznej po reformach lat dziewięćdziesiątych, wskazując na odmienne logiki finansowania i powstające z tego napięcia. Podnosił pytania o to, kto faktycznie decyduje o miejscu pobytu osoby niesamodzielnej, jakie bodźce finansowe wpływają na kierowanie do DPS-ów lub placówek medycznych oraz czy obecny model finansowania pobytu w domach pomocy społecznej jest sprawiedliwy.
R. Iwański zwrócił uwagę na to, że 74% opieki zapewniają kobiety, a ich średni wiek wynosi 63 lata. To dane uzyskane na podstawie jego własnych badań wśród opiekunów osób chorych na chorobę Alzheimera w Szczecinie.
Kwestie systemowe
Według R. Iwańskiego koszty zaniedbania w sektorze opieki mogą być katastrofalne i już dzisiaj się z nimi borykamy. Reformy są konieczne. I. Kowalska-Bobko omówiła systemowe uwarunkowania funkcjonowania opieki długoterminowej, przedstawiając ją jako obszar chronicznie rozproszony organizacyjnie, niewydolny i słabo skoordynowany. Kluczowym źródłem tej dysfunkcji jest podział odpowiedzialności między dwa odrębne podsystemy: ochrony zdrowia i pomocy społecznej. Uznała je za „silosy polityki, które patrzą na siebie, ale właściwie się nie widzą”.
Oba podsystemy operują według różnych logik prawnych i finansowych, posiadają niejednolite systemy ewidencjonowania świadczeń i gromadzą nieporównywalne dane statystyczne. Uniemożliwia to rzetelne monitorowanie skali potrzeb, ocenę efektywności interwencji i strategiczne planowanie zasobów – zarówno na poziomie krajowym, jak i regionalnym. Decyzje polityczne są zatem podejmowane bez solidnego zaplecza analitycznego.
Jej zdaniem problem silosowości przenika całą polską politykę społeczną.
Wymieniła trzy fundamentalne wyzwania systemowe odwołując się do raportu Banku Światowego z 2024 roku. Pierwsze to zarządzanie i koordynacja: brak krajowej strategii opieki długoterminowej (dominują działania ad hoc, przy niespójnościach regionalnych i rozmytej odpowiedzialności instytucjonalnej za wyniki systemu). Drugie to finansowanie – o którym prelegentka mówiła szerzej w dalszej części wystąpienia. Trzecie to kadry i kompetencje: sektor opieki długoterminowej boryka się z poważnym niedoborem wykwalifikowanego personelu, wynikającym z braku spójnych regulacji dotyczących ścieżek kariery, kwalifikacji i wynagrodzeń.
Andrzej Zybała stwierdził, że w systemie opieki długoterminowej widoczny jest kluczowy dylemat odnośnie do jego kształtu instytucjonalnego. Otóż obecnie rozwiązania zawarte w regulacjach prawnych zakładają, że system ma charakter quasi-rynku, ponieważ wprowadzono instytucje płatnika publicznego, czy konkurencję wśród świadczeniodawców. W rzeczywistości jednak system jest zarządzany w sposób bardziej administracyjny i scentralizowany. W konsekwencji, obecna sytuacja jest taka, że system ponosi koszty utrzymywania rozwiązań rynkowych (np. procedury konkursowe), ale nie przynosi korzyści, które one dostarczają. Rozwiązania rynkowe zastosowano bowiem tylko połowicznie (m.in. brakuje odpowiedniej konkurencji między świadczeniodawcami czy reguł związanych ze zbieraniem danych o jakości usług w placówkach i upublicznianiem ich).